Pesquisa quer identificar como evitar recaídas no tratamento de leucemias com TMO
A incidência de recidiva após o transplante varia de 13% a 47%, dependendo do paciente, da doença e das características do transplante. No Pequeno Príncipe, cerca de 21% dos pacientes apresentaram recaídas
A leucemia é o tipo mais comum de câncer em crianças, segundo o Instituto Nacional de Câncer (INCA). Para enfrentar a doença, existem algumas possibilidades de tratamento, como as quimioterapias, os transplantes de medula óssea e as terapias celulares. Muitos pacientes, no entanto, passam pelos tratamentos, recuperam-se e tempos depois voltam a apresentar a doença. Identificar os fatores de risco para as recidivas em pacientes que passaram pelo transplante de medula óssea (TMO) é o objetivo de uma pesquisa realizada por cientistas do Instituto de Pesquisa Pelé Pequeno Príncipe.
“Quando a criança tem uma recaída após o transplante, as possibilidades de tratamento com opções reais de cura se tornam escassas. Com essa pesquisa, queremos entender como tentar evitar essas recaídas, contribuindo para a melhoria das chances de cura desses pacientes”, explica a médica e pesquisadora Polliany Pelegrina.
Para traçar esse panorama, os cientistas estão levantando dados de pacientes de 0 a 17 anos que passaram por TMO para tratar leucemias agudas entre 2010 e 2019, em alguns dos principais centros de tratamento do Brasil, como o Hospital Pequeno Príncipe, o INCA, o Hospital de Clínicas da Universidade Federal do Paraná (UFPR) e o Hospital Nossa Senhora das Graças.
Pequeno Príncipe
Os dados do Pequeno Príncipe já foram levantados. Dos 88 pacientes que se enquadraram nos critérios da pesquisa, 21% recaíram. Conforme a literatura, a incidência de recidivas após o transplante varia de 13% a 47%, dependendo do paciente, da doença e das características do transplante. “Já identificamos alguns fatores em comum entre esses pacientes. O primeiro deles é a necessidade de mais linhas de tratamento quimioterápico para entrar em remissão da doença. O segundo é não conseguir atingir remissão completa da leucemia antes do transplante.”
A equipe também está investigando quais são os fatores de proteção, ou seja, aqueles que ajudaram os pacientes a não ter recaídas. Nesse sentido, destaca-se a realização de transplantes com doadores alternativos – haploidênticos (50% compatíveis) e não aparentados. Além disso, é importante o acesso a exames genéticos e moleculares para definir alvos a serem tratados após o transplante e para já indicar precocemente os pacientes de maior risco, encaminhando-os para o transplante. “Esses exames, que no Pequeno Príncipe são feitos no Laboratório Genômico, são fundamentais para fazer a indicação do TMO no momento certo. Eles também ajudam a equipe assistencial a direcionar os cuidados no pós-transplante”, observa a médica.
“Essa é mais uma demonstração de como o Laboratório Genômico está transformando vidas. Essa estrutura foi construída com recursos que recebemos dos nossos investidores, especialmente dos apoiadores por meio do Gala Pequeno Príncipe”, realça a diretora-executiva do Hospital, Ety Cristina Forte Carneiro.
Terapias celulares
Uma das grandes contribuições do estudo é indicar a necessidade de novas estratégias de tratamento para as crianças que apresentam recaídas, evitando assim os óbitos. Entre os novos tratamentos já disponíveis na medicina está o Car-T Cell, um tipo de imunoterapia que utiliza linfócitos T, células do sistema imune responsáveis por combater agentes patogênicos e matar células infectadas. Por meio dessa terapia, os linfócitos T são retirados do organismo, isolados e ativados – ou seja, “reprogramados” para conseguirem identificar células do câncer. Após essa “reprogramação”, eles são inseridos novamente no organismo do paciente. As células de defesa modificadas voltam com mais força para o organismo para eliminar as células tumorais.
A terapia com as células Car-T está disponível no Brasil desde o início do ano, desenvolvida por uma empresa farmacêutica. No entanto, enfrenta um grande obstáculo: o financiamento. Esse tratamento custa cerca de US$ 400 mil (aproximadamente R$ 2 milhões) e ainda não está incluído no rol de procedimentos oferecidos pelo Sistema Único de Saúde (SUS).
A terapia Car-T também está sendo desenvolvida em alguns centros acadêmicos do país. Por enquanto, apenas um centro, no interior de São Paulo, realizou tratamentos para pacientes do SUS. “É por essa modalidade que nós precisamos lutar, porque ela se tornará acessível à maioria da população brasileira, que utiliza o Sistema Único de Saúde”, defende a médica responsável pelo Serviço de Transplante de Medula Óssea e pesquisadora da instituição, Dra. Carmem Bonfim.
O Hospital Pequeno Príncipe já está habilitado a realizar o Car-T Cell da indústria farmacêutica, mas sabe-se que poucos pacientes brasileiros poderão beneficiar-se em função do alto custo. Já para viabilizar o Car-T Cell acadêmico é necessário estruturar um laboratório de terapia celular. “Já temos estudos para implantação dessa nova e essencial estrutura e agora estamos buscando financiamento para a implementação”, aponta a diretora Ety Cristina.
“A terapia celular e a terapia genômica se apresentam como um futuro brilhante para a medicina. É nosso dever social lutar para que essas alternativas de tratamento estejam disponíveis para todos os brasileiros”, frisa Carmem.
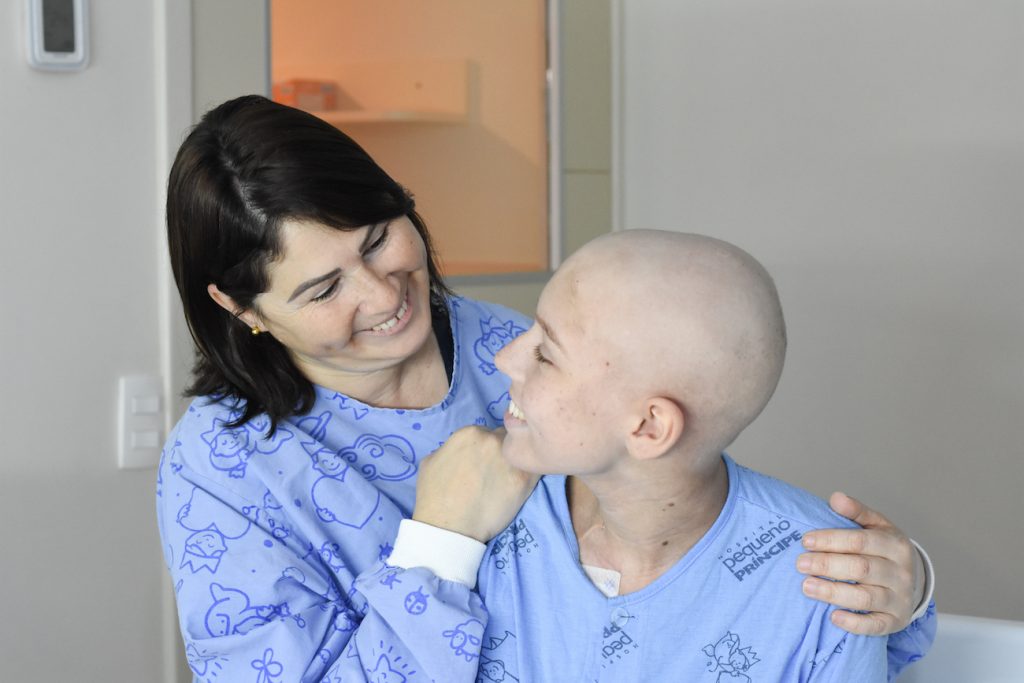
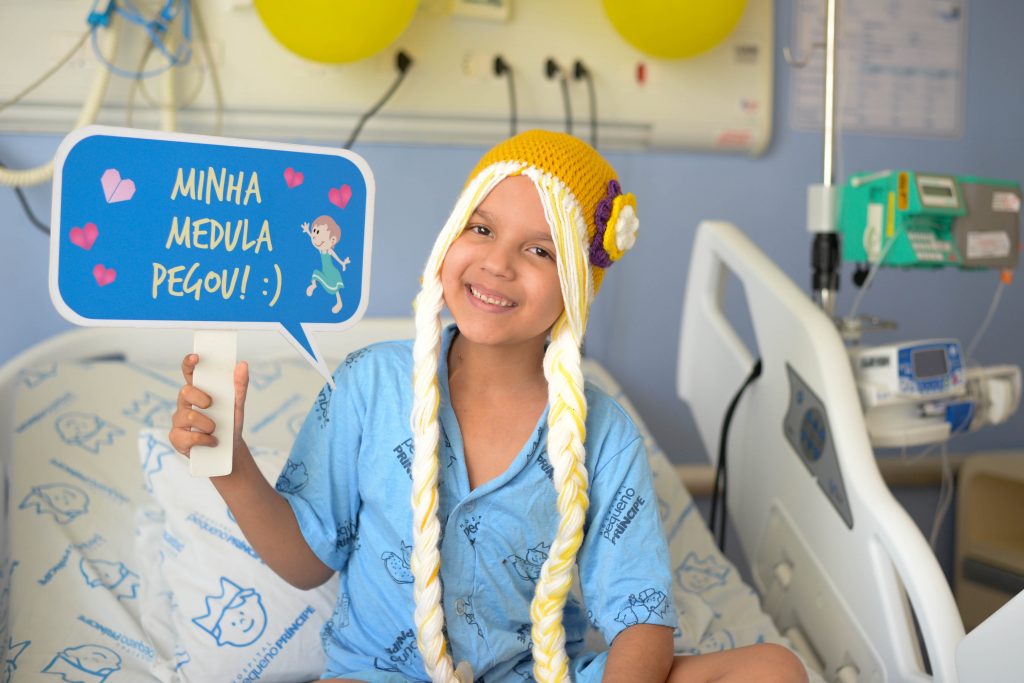
Uma história de superação
Eloisa chegou ao Hospital Pequeno Príncipe em julho de 2019, aos 12 anos, depois de recorrer por vários dias aos postos de saúde de Curitiba para descobrir o que estava provocando tanto cansaço e dor de cabeça. Encaminhada ao Pequeno Príncipe, ela teve o diagnóstico de leucemia mieloide aguda confirmado, informa a mãe, Rosa Pereira.
O exame que confirmou o diagnóstico foi o de imunofenotipagem, feito no Laboratório Genômico. A investigação do quadro de Eloisa teve continuidade com outros exames, todos realizados de forma gratuita, assim como todo o tratamento.
Os exames feitos no Laboratório Genômico demonstraram que a jovem teria uma doença de maior risco e se beneficiaria do transplante de medula óssea. Essa identificação de risco precoce já ajuda a equipe a preparar o transplante rapidamente e reduzir a toxicidade de uso de mais quimioterapia.
Cerca de um mês após o início do preparo de Eloisa, foram encontrados três doadores para a adolescente: dois brasileiros e um norte-americano. O doador estrangeiro tinha 95% de compatibilidade e foi o escolhido. No dia 17 de janeiro de 2020, a medula chegou ao Brasil, permitindo que Eloisa fizesse o transplante.
“Quarenta e sete dias depois do transplante recebemos a notícia de que a medula pegou. Fizemos uma grande comemoração, pois esse dia foi como se ela tivesse nascido novamente”, comemora Rosa. Já se passaram quase três anos do TMO, e Eloisa segue bem, sem recaídas, podendo retomar a sua vida.
Clique abaixo e conheça mais detalhes sobre a história da Eloisa.
Veja mais
Engajamento em ações generosas aumenta em todo o mundo
GivingTuesday e Dia do Doar são oportunidades para contribuir de forma efetiva com causas que transformam o planeta
Atendimento pediátrico pelo SUS: por que o financiamento é tão desafiador?
A tabela que norteia os pagamentos aos hospitais foi elaborada na década de 1980; além de não sofrer as correções inflacionárias necessárias, ela se baseia numa medicina praticada há quatro décadas